Dzięki prawidłowo zbilansowanej diecie dostarczającej wszystkich niezbędnych makro- i mikroskładników, istnieje możliwość zmniejszenia ryzyka rozwijających się chorób i zaburzeń dietozależnych w przebiegu niedoczynności tarczycy, spowolnienia procesu zapalnego choroby Hashimoto, usprawnienia stosowanej farmakoterapii, a także uzyskania korzystnego wpływu na samopoczucie pacjenta.
Dieta zgodna z zasadami racjonalnego żywienia uwzględniająca podaż pełnowartościowego białka, wielonienasyconych kwasów tłuszczowych, węglowodanów o niskim indeksie glikemicznym, a także realizująca zapotrzebowanie na: jod, żelazo, selen, cynk oraz witaminę D, witaminę B12 i witaminy antyoksydacyjne jest niezwykle istotnym elementem wspomagającym farmakoterapię, a także wspierającym prawidłową czynność gruczołu tarczowego.
Autoimmunologia,a choroba Hashimoto
Niedoczynność tarczycy (hypothyreosis) to choroba, której podłożem jest niedobór hormonów tarczycy lub ich niedostateczne działanie. Częstość zachorowania na nią rośnie wraz z wiekiem, powyżej 60 roku życia jest nią dotknięte 5% populacji, głównie kobiet. W literaturze przedmiotu wskazywana jest:
- Pierwotna niedoczynność tarczycy – jest wynikiem uszkodzenia gruczołu tarczowego. Przyczyną tego uszkodzenia mogą być: operacje tarczycy, jej zapalenie czy radioterapia jodem.
- Wtórna niedoczynność tarczycy – spowodowana jest niedoborem hormonu tyreotropowego (TSH). Ten rodzaj niedoczynności najczęściej wynika z uszkodzenia przysadki mózgowej lub nieprawidłowego działania podwzgórza.
- Wrodzona niedoczynność tarczycy (kretynizm), jest zazwyczaj także pierwotną i występuje z częstotliwością 1:4000 żywych urodzeń. Spowodowana jest zahamowaniem lub zaburzeniem czynności tarczycy, ale też może występować na skutek dziedzicznej niesprawności przez defekty enzymatyczne enzymów biorących udział w syntezie hormonów. Inną przyczyną może być niedobór jodu w czasie ciąży.
- Nabyta niedoczynność tarczycy – dotyka przede wszystkim kobiety w wieku 30–60 lat. Wśród pierwotnej, nabytej niedoczynności tarczycy najczęstszą przyczyną jest przewlekłe autoimmunologiczne zapalenie tarczycy – choroba Hashimoto.
Autoimmunologiczne zapalenie tarczycy jest wskazywane w literaturze przedmiotu jako najczęstsza przyczyna niedoczynności tarczycy i dotyka 10–20-krotnie częściej kobiety, a ryzyko zachorowania rośnie wraz z wiekiem. Wśród czynników, wywołujących chorobę Hashimoto, biorą udział zarówno czynniki genetyczne, jak i środowiskowe, do których należą m.in. przebycie infekcji wirusowej lub bakteryjnej, stres i palenie papierosów, napromieniowanie zewnętrze lub leczenie jodem radioaktywnym, niedobór selenu i nadmiar jodu. W publikacjach wskazywane jest współwystępowanie innych jednostek chorobowych o podłożu autoimmunologicznym razem z chorobą Hashimoto, wśród których można wymienić m.in. cukrzycę typu 1, anemię złośliwą, celiakię, bielactwo, łuszczycę, toczeń rumieniowaty układowy i inne.
Znaczenie diety w niedoczynności tarczycy i chorobie Hashimoto
Farmakoterapia w niedoczynności tarczycy stanowi najważniejszy element leczenia chorych, jednak odpowiednio zbilansowana dieta, dostarczająca niezbędnych składników odżywczych wykorzystywanych do syntezy hormonów tarczycy, a także unikanie produktów, które mogą ten proces zaburzać ma istotne znaczenie jako działanie wspomagające leczenie.
Znaczenie i cele diety stosowanej w niedoczynności tarczycy przy współwystępowaniu choroby Hashimoto:
- Dostarczenie składników wykorzystywanych do syntezy hormonów tarczycy.
- Spowolniony proces zapalny choroby Hashimoto.
- Zmniejszenie ryzyka chorób współistniejących.
- Dobry stan zdrowia i samopoczucia pacjenta.
Dieta osób z niedoczynnością tarczycy powinna…
- Zawierać 4–5 posiłków, spożywanych w regularnych odstępach czasu (ostatni posiłek powinien być spożywany 3–4 godz. przed snem).
- Powinna być dobrana indywidualnie dla każdego pacjenta ze względu na często inne współistniejące zaburzenia czy choroby, jak: cukrzyca, nadciśnienie tętnicze, stan zapalny czy nieprawidłowy lipidogram.
- Porada dietetyczna powinna uwzględnić całkowitą ocenę stanu odżywienia pacjenta włącznie z pomiarami masy ciała, wskaźnikiem BMI, pomiarem grubości fałdów skórno-tłuszczowych, obwodem pasa i badaniami laboratoryjnymi.
Dlaczego dieta u osób z niedoczynnością tarczycy jest tak ważna?
Ponieważ ze względu na często występującą nadmierną masę ciała w tej chorobie kaloryczność diety powinna być szczególnie kontrolowana oraz dopasowana do stylu życia i podejmowanej aktywności fizycznej pacjenta. Tarczyca odpowiada za ok. 30% spoczynkowej przemiany materii, zatem obniżony metabolizm organizmu i wynikające z tego problemy z utrzymaniem należnej masy ciała są bardzo powszechne wśród osób z tą jednostką chorobową. Dzieje się tak dlatego, że w przypadku niedoboru hormonów tarczycy, energia dostarczona z pożywieniem jest magazynowana w nadmiernej ilości w postaci tkanki tłuszczowej. Należy zaznaczyć także, że spadek masy ciała ma duże znaczenie dla normalizacji stężeń hormonów we krwi, dlatego tak ważna jest odpowiednio dobrana dieta, ustalona dopiero w momencie ustabilizowania hormonów tarczycy lekami. Niedożywienie białkowo-kaloryczne jest także powiązane z gorszą pracą i aktywnością tarczycy, a wzrost TSH jest mechanizmem adaptacyjnym pojawiającym się jako odpowiedź na niedobór energii i białka w diecie.
Należy zatem:
- Wystrzegać się drastycznego obniżania wartości energetycznej diety, gdyż może to upośledzić jeszcze bardziej metabolizm.
- Zwrócić szczególną uwagę na racjonalną dietę bogatą w składniki odżywcze, której celem jest wspomaganie organizmu, przywrócenie zdrowia i dobrego samopoczucia.
- Zastosować dietę o charakterze przeciwzapalnym i eliminującym potencjalne antygeny pokarmowe. Mogą one wywołać produkcję przeciwciał, wchodzić w reakcję krzyżową z tkanką tarczycową, przyczyniając się do nadwrażliwości i pobudzenia układu immunologicznego.
- Zwiększyć w diecie udział białka pełnowartościowego, wielonienasyconych kwasów tłuszczowych, węglowodanów o niskim indeksie glikemicznym. Wykorzystanie białka z diety przez organizm osoby chorej na Hashimoto wymaga dodatkowej ilości energii niezbędnej do podwyższenia metabolizmu (nawet do 25%), co jest efektem korzystnym w przypadku obniżonej przemiany materii u tych osób. Białko uczestniczy jako substrat syntezy hormonów tarczycy. Aminokwas tyrozyna łączy się z atomowym jodem i w ten sposób powstają prekursory właściwych hormonów. Pełnowartościowe białko zalecane osobom z niedoczynnością tarczycy jest białkiem pochodzenia zwierzęcego (mięso, ryby morskie, jaja). Coraz więcej badań wskazuje na zależność między spożyciem mleka i rozwojem chorób nowotworowych i przewlekłych, a także otyłości i chorób o podłożu autoimmunologicznym. Sprzedawane hurtowo na skalę przemysłową mleko i produkty mleczne nie są najlepszej jakości, pochodzą od krów ras wysokoprodukcyjnych, karmionych specjalnymi mieszankami znacznie różniącymi się od dawnych tradycyjnych pasz. Ponadto mleko, a dokładnie kazeina w nim zawarta jest produktem wykazującym duże zdolności antygenowe, co w przypadku choroby Hashimoto nie jest wskazane. Zatem mleko i produkty mleczne powinny być spożywane w umiarkowanych ilościach. Spośród tej grupy najlepiej wybierać produkty jak najmniej przetworzone, bez dodatków chemicznych, niehomogenizowane i pochodzenia organicznego. Do jadłospisu można dla urozmaicenia włączyć mleka roślinne (kokosowe, migdałowe, orzechowe, ryżowe). Odpowiednio wysokie spożycie białka pełnowartościowego powstrzymuje wypadanie włosów, które często towarzyszy chorobom tarczycy.
- Zwrócić szczególną uwagę nie tylko na ilość, ale również na jakość spożywanych tłuszczów. Należy wystrzegać się niskotłuszczowych diet, które mogą powodować zaburzenia w funkcjonowaniu układu odpornościowego i niewystarczające wchłanianie, zwłaszcza witamin rozpuszczalnych w tłuszczach. Pożądane będzie zwiększone spożycie tłuszczów zawierających kwasy tłuszczowe nienasycone (oleje roślinne, orzechy, awokado, pestki, ryby). Należy także zwrócić uwagę na wielonienasycone kwasy tłuszczowe z rodziny omega-3, które stymulują przemianę T4 w T3 w wątrobie, a także poprawiają wrażliwość tkanek na działanie hormonów tarczycy. Ich korzystnym działaniem jest także zmniejszenie syntezy mediatorów procesów zapalnych oraz pobudzenie syntezy cytokin o właściwościach przeciwzapalnych, co jest szczególnie istotne w prewencji i leczeniu niedoczynności tarczycy spowodowanej chorobą Hashimoto. Głównym źródłem kwasów omega-3 w diecie będą ryby morskie, a także w mniejszych ilościach olej lniany, oliwa z oliwek czy olej rzepakowy.
- Ze względu na często zaburzoną gospodarkę węglowodanową w przebiegu niedoczynności tarczycy, należy ograniczyć węglowodany w diecie oraz wybierać węglowodany o niskim indeksie glikemicznym, których korzystnym oddziaływaniem na organizm jest powolna normalizacja stężenia glukozy we krwi po posiłku i zmniejszenie poposiłkowej hiperinsulinemii. Należy również zwrócić uwagę na wybór węglowodanów złożonych, dostarczających więcej składników mineralnych, witamin i błonnika pokarmowego, które można znaleźć między innymi w produktach z pełnego przemiału (kasze, makarony, pieczywo).
- Warte rozważenia może być zastosowanie diety bezglutenowej. Spożycie glutenu może bowiem powodować reakcję ze strony układu odpornościowego, a wytworzone przeciwciała mogą atakować tkankę tarczycową. Zastosowanie diety bezglutenowej może zmniejszyć stymulację układu odpornościowego organizmu i wygasić proces autoimmunologiczny, jednak jej zastosowanie powinno być zawsze skonsultowane z dietetykiem w celu zbilansowania takiej diety.
- Odpowiednia podaż błonnika w diecie, zgodna z aktualnymi normami żywienia (wystarczające spożycie AI>25 g/dziennie), może złagodzić pojawiające się zaparcia u osób z niedoczynnością tarczycy będące efektem zwolnionej motoryki jelit, zmniejsza pH i czas pasażu masy kałowej, zapobiega żylakom odbytu, polipom, pobudza ukrwienie jelit, obniża wartość energetyczną diety jednocześnie utrzymując uczucie sytości. Błonnik ponadto wychwytuje związki toksyczne w jelitach i zapobiega ich powtórnemu wchłanianiu oraz wiąże tłuszcz i cholesterol, zmniejszając ryzyko chorób serca. Dodatkowo frakcja rozpuszczalna błonnika pokarmowego korzystnie wpływa na redukcję stężenia cholesterolu we krwi, a także na obniżenie poposiłkowej glikemii oraz obniżenie stężenia insuliny. Szczególnie polecane jest siemię lniane, orzechy i ziarna, pieczywo pełnoziarniste, warzywa oraz jabłka i gruszki. Należy jednak pamiętać, że nadmiar błonnika w diecie może upośledzać przyswajanie składników mineralnych np. wapnia.
- Z diety powinny zostać wyeliminowane wszystkie mocno przetworzone produkty, takie jak: gotowe ciastka, torty, czekolada, desery, lody, krakersy, biszkopty, paluszki, chipsy, chrupki, płatki śniadaniowe, gotowe sosy, produkty fast food, zupki chińskie, parówki, konserwy, a także napoje gazowane i słodkie oranżady. W skład diety powinny wchodzić naturalne produkty i składniki, a produkty przetworzone zawierające substancje dodatkowe celowo dodawane do żywności, jak: aromaty, barwniki, konserwanty, powinny zostać wyeliminowane.
Pierwiastki niezbędne dla zdrowia tarczycy
Jod – Do prawidłowej aktywności tarczycy niezbędne jest spożycie kilku istotnych mikroelementów. Jod jest jednym z najważniejszych składników mineralnych odgrywających kluczową rolę w poprawnym funkcjonowaniu tarczycy, gdyż w sytuacji jego niedoboru niemożliwa jest prawidłowa produkcja hormonów tarczycy. Należy jednak mieć na uwadze, że nadmiar jodu u osób z chorobą Hashimoto może prowadzić do załamania mechanizmów tolerancji i zaostrzenia odpowiedzi zapalnej przeciwko własnym antygenom tarczycy. Do głównych źródeł jodu w pożywieniu można zaliczyć: owoce morza i ryby (w szczególności dorsz i halibut). Mleko i przetwory mleczne czy produkty zbożowe zawierają zdecydowanie mniej jodu, a jego zawartość w pożywieniu zależy głównie od jego obecności w glebie i paszy zwierząt hodowlanych.
Żelazo – kolejny, niezbędny element w diecie osób z niedoczynnością tarczycy. Stanowi składnik enzymu biorącego udział w syntezie hormonów tarczycy. Niedobór żelaza powoduje zmniejszoną syntezę hormonów tarczycy oraz przyczynia się do zwiększonego wydzielania TSH. Anemia może być diagnozowana nawet u 60% osób z niedoczynnością tarczycy, dlatego przy stwierdzonym niedoborze żelaza zaleca się zwrócenie szczególnej uwagi na wzbogacenie diety w ten pierwiastek lub suplementację preparatami mineralnymi. Jako dobre źródło żelaza polecić można m.in.: czerwone mięso (wołowinę, chudą wieprzowinę, wątróbkę drobiową lub cielęcą, żółtko jaj, pełnoziarniste produkty zbożowe, natkę pietruszki.
Selen – W ostatnich latach coraz większą uwagę przywiązuje się do roli selenu w prawidłowym funkcjonowaniu tarczycy. Na powiązanie między chorobami tarczycy, a niedoborem selenu wskazywano już w badaniach prowadzonych w latach 90. Tarczyca jest jednym z organów, gdzie koncentracja selenu jest największa, a wynika to z faktu, że jest to pierwiastek wchodzący w skład centrum aktywnego wielu enzymów-selenoprotein, biorących udział w metabolizmie hormonów tarczycy. Prawidłowe działanie selenu zachodzi jedynie wtedy, gdy jest zapewniona odpowiednia podaż jodu, gdyż te dwa pierwiastki wzajemnie modyfikują swoją aktywność i mają wpływ na czynność tarczycy. Niedobór zarówno selenu, jak i jodu może powodować istotne zmiany morfologiczne tkanki tarczycowej. Selen jest pierwiastkiem, który uczestniczy w budowie enzymu (dejodynaza), biorąc udział w konwersji tyroksyny (T4) w aktywny hormon, jakim jest trijodotyronina (T3) w procesie zwanym dejodynacją. Zatem skutkiem jego niedoboru jest upośledzona konwersja T4 w T3 w tkankach, a to skutkuje obniżeniem T3 w krążeniu. Ponadto, selen uczestnicząc w budowie innego enzymu – peroksydazy glutationowej – wykazuje właściwości antyoksydacyjne, chroni tarczycę przed szkodliwym działaniem m.in. nadtlenku wodoru czy też reaktywnych form tlenu. Jego niedobór może powodować oksydatywne uszkodzenie struktury tarczycy, może być także jednym z czynników biorących udział w etiopatogenezie autoimmunologicznego zapalenia tarczycy zapoczątkowując lub pogłębiając jego przebieg. Należy podkreślić, że selen usprawnia funkcjonowanie systemu odpornościowego i zmniejsza aktywność zapalną, ale nie powoduje ustąpienia całkowicie tej choroby. Do najbogatszych źródeł selenu w pożywieniu należą skorupiaki i ryby (a zwłaszcza dorsz, tuńczyk, halibut), jaja, krewetki, sardynki, grzyby, mleko i jego przetwory, w zależności od jego zawartości w paszy zwierząt. W produktach pochodzenia roślinnego, które mogą być spożywane przez osoby z chorobą Hashimoto, największa ilość selenu występuje w czosnku i grzybach, natomiast najbogatszym źródłem selenu (1917 μg/100 g) są orzechy brazylijskie.
Cynk – bierze pośredni udział w przemianach białek, tłuszczów i węglowodanów, a także uczestniczy w prawidłowym funkcjonowaniu układu immunologicznego. Wykazuje właściwości przeciwutleniające i przeciwzapalne. Wraz z obniżaniem się stężenia cynku w surowicy krwi, rośnie miano przeciwciał przeciwtarczycowych, co może potwierdzić rolę cynku w funkcjonowaniu obrony immunologicznej organizmu. Pierwiastek ten jest składnikiem białek receptorowych T3, a więc jego niedobór wpływa na upośledzone wiązanie tego hormonu, co następnie przekłada się na obniżone stężenie T3 i T4. Ponadto, niewystarczająca ilość cynku w organizmie powoduje obniżenie tempa metabolizmu hormonów. Do polecanych osobom z Hashimoto, źródeł pokarmowych – najbogatszych w ten mikropierwiastek – należą m.in: sery podpuszczkowe, jaja, kasza gryczana, zarodki pszenne i pestki dyni, a także pieczywo pełnoziarniste i mięso.
Witamina D – obok wymienionych wyżej pierwiastków, również witamina D ma duże znaczenie dla zdrowia tarczycy. Ze względu na właściwości immunomodulujące witamina ta wpływa na regulację proliferacji i różnicowanie komórek układu immunologicznego. Dostępne badania analizują głównie wpływ kalcytriolu na komórki prezentujące antygen i limfocyty T. W badaniu z Kivity i współpr. wskazano na zależność między niedoborem tej witaminy, a chorobami tarczycy. Niedobór witaminy D był zaobserwowany u prawie 80% osób z chorobą Hashimoto. Zauważono także, że hormon tyreotropowy (TSH) miał tym wyższą wartość, im większy był deficyt tej witaminy. Dodatkowo niedobór witaminy D u osób z chorobą Hashimoto może być przyczyną zaburzonej jelitowej absorpcji wapnia, zatem dieta powinna obfitować w te składniki lub powinna być włączona dodatkowa suplementacja. Można zatem przypuszczać, że jej niedostateczna ilość zwiększa ryzyko wielu chorób autoimmunologicznych, takich jak stwardnienie rozsiane, cukrzyca typu 1, toczeń rumieniowaty układowy oraz choroby Hashimoto. Do źródeł pokarmowych witaminy D należą ryby i oleje, a mniejsze ilości występują w produktach mlecznych (masło) i mięsie.
Witamina B12 – chorobie Hashimoto często towarzyszy niedokrwistość megaloblastyczna (złośliwa) wynikająca z niedoboru witaminy B12. Na jej podaż należy zatem zwrócić uwagę w stosowanej diecie i kontrolnie monitorować jej stężenie w organizmie. Źródłami witaminy B12 w żywności są produkty zwierzęce, takie jak: mięso, jaja, mleko, ryby.
Witaminy antyoksydacyjne – dieta osób z chorobą Hashimoto powinna również pokrywać zapotrzebowanie na witaminy antyoksydacyjne (witaminy A,C,E), które przeciwdziałają wolnym rodnikom tlenowym i łagodzą stres oksydacyjny, będącym czynnikiem niszczącym komórki tkanki tarczycowej. Ponadto, dieta uboga w witaminę A i jod może w większym stopniu przyczynić się do ryzyka rozwoju niedoczynności, w porównaniu tylko do samego niedoboru jodu. Produktami, które należy zatem uwzględnić w diecie są masło, żółtko jaj, wątróbka, czerwone i pomarańczowe, a także ciemnozielone warzywa, jak: marchewka, papryka, pietruszka, dynia, brokuły, pomidory, szpinak, pomarańcze, brzoskwinie, wiśnie.
Suplementacja – sposób na
uzupełnienie niezbędnych witamin i minerałów
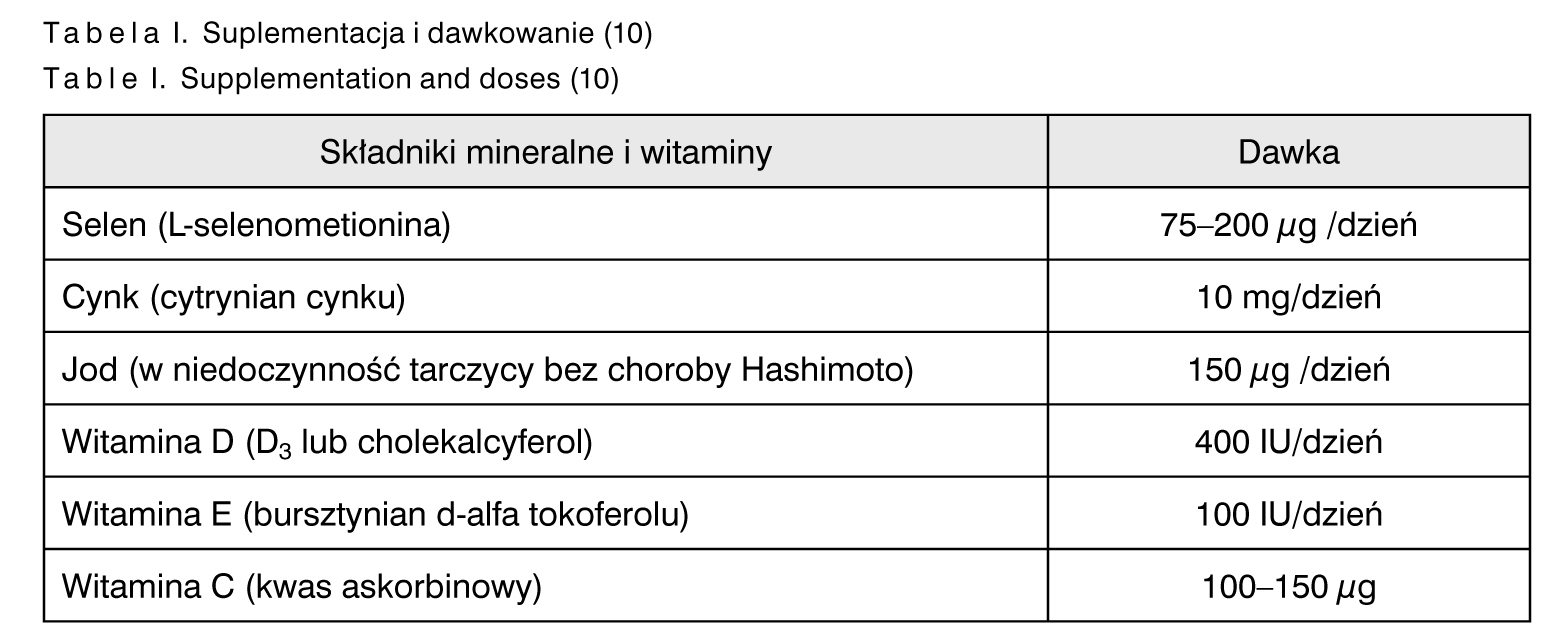
W przypadku zdiagnozowanych niedoborów lub braku podaży powyższych składników mineralnych i witamin w diecie, proponuje się suplementację w ilościach przedstawionych w tab. I.
Na co jeszcze należy zwrócić szczególną uwagę
W leczeniu niedoczynności tarczycy powinno się także zwrócić uwagę na takie aspekty stosowanej diety jak:
- Zachowanie odpowiedniego odstępu czasu pomiędzy przyjęciem leku a spożyciem pokarmu.
- Należy pamiętać, iż niektóre pokarmy i składniki pokarmowe mogą wchodzić w reakcje z lekami stosowanymi w niedoczynności tarczycy, upośledzając i obniżając ich wchłanianie. Wśród nich można wymienić nadmiar błonnika pokarmowego, a także kawę espresso i sok grejpfrutowy.
- Należy ograniczyć produkty zawierające substancje goitrogenne (wolotwórcze). Są to związki, które mogą wiązać się z jodem i uniemożliwiać syntezę hormonów tarczycy poprzez zahamowanie wbudowywania tego pierwiastka do cząsteczki tyrozyn. Największą zawartość tych substancji można znaleźć w soi, a także w warzywach, takich jak: brokuły, brukselka, kalafior, kapusta, rzepa. W mniejszych ilościach związki te występują w: prosie, gruszkach, truskawkach, szpinaku. Wśród aktywnych związków wykazujących takie właściwości można wymienić na przykład tioglikozydy występujące w warzywach kapustnych, a także izoflawonoidy w soi. Niekorzystny wpływ substancji goitrogennych może się uaktywnić w przypadku spożywania ich w dużych ilościach w pokarmach, przy jednocześnie występującym niedobrze jodu w organizmie. Obróbka termiczna powoduje inaktywację tych substancji o ok. 30%, dlatego przy odpowiedniej realizacji zapotrzebowania na jod i selen dozwolone jest umiarkowane spożycie tych produktów przez osoby z niedoczynnością tarczycy. Całkowite eliminowanie tych produktów z diety nie jest konieczne, ponieważ dostarczają one także innych niezmiernie ważnych substancji odżywczych, jak witaminy i składniki mineralne. Jedynie soja i produkty sojowe nie powinny być spożywane przez osoby z niedoczynnością tarczycy (zwłaszcza przez dzieci), ponieważ mogą wywierać niekorzystny wpływ na układ wydzielniczy, znacząco zaburzać wchłanianie leków i negatywnie wpływać na tarczycę, zwiększając ryzyko rozwoju choroby.
Podsumowując wszystkie powyższe informacje do najważniejszych zaleceń dla osób z chorobą Hashimoto należy zaliczyć:
- Regularne spożywanie 4–5 posiłków dziennie opartych na naturalnych, świeżych, prostych i nieprzetworzonych produktach.
- Dostarczenie niezbędnych składników do prawidłowej pracy tarczycy, takich jak jod, żelazo, selen, cynk, witamina D, witamina B12 i witaminy przeciwutleniające.
- Niestosowanie zbyt restrykcyjnej i niskotłuszczowej diety, co może spowodować zmniejszenie aktywności tarczycy.
- Udział białka stanowiący ok. 15–20% (nawet do 25%), pochodzący z produktów takich jak mięso, ryby, owoce morza i jaja.
- Spożycie nienasyconych kwasów tłuszczowych (zwłaszcza podaż omega-3) znajdujących się w nierafinowanych olejach roślinnych, pestkach i nasionach, awokado.
- Wybór węglowodanów o niskim indeksie glikemicznym, zwłaszcza tych bezglutenowych jak ryż, kasza gryczana, amarantus, quinna.
- Realizacja zapotrzebowania na błonnik pokarmowy pochodzący głównie z warzyw i owoców.
- Rozważenie zastosowania diety eliminującej potencjalne alergeny pokarmowe jak gluten i/lub nabiał.
- Spożycie w umiarkowanych ilościach (tylko w postaci gotowanej) produktów zawierających substancje goitrogenne.
- Ograniczenie w diecie słodyczy, wyrobów cukierniczych, produktów i dań wysoko przetworzonych, napojów gazowanych i słodzonych.
- Zwrócenie uwagi na choroby współistniejące i zaburzenia mogące upośledzać prawidłowe wchłanianie przyjmowanych leków.
- Rozważenie suplementacji w przypadku niedoborów składników mineralnych i witamin lub trudności w realizacji ich zapotrzebowania z diety.
Podsumowanie
Podsumowując, sugeruje się zwrócenie większej uwagi na znaczenie diety w niedoczynności tarczycy spowodowanej chorobą Hashimoto i podjęcie kolejnych badań w celu poznania nowych czynników żywieniowych, które mogą zapobiec postępowi choroby Hashimoto, a także usprawnić funkcjonowanie gruczołu tarczowego. Tylko holistyczne podejście do chorób tarczycy, uwzględniające zarówno uzupełnianie niedoboru hormonów za pomocą leków oraz zmianę diety i trybu życia jest najlepszą metodą leczenia, jaka powinna być podejmowana przez lekarzy i dietetyków.
Emilia Zakrzewska, Magdalena Zegan, Ewa Michota-Katulska (Zakład Żywienia Człowieka Warszawskiego Uniwersytetu Medycznego), Zalecenia dietetyczne w niedoczynności tarczycy przy współwystępowaniu choroby Hashimoto, „Bromatologia i chemia toksykologiczna”, XLVIII, 2015, 2, str. 117 – 127.
BIBLIOGRAFIA ARTYKUŁU
1. Pawlikowski M.: Choroby tarczycy. w: Zaburzenia hormonalne. red. Pawlikowski M. Wyd. PZWL, Warszawa, 2003; 47-90.
2. Przybylik-Mazurek E., Hubalewska-Dydejczyk A., Huszno B.: Niedoczynność tarczycy na tle autoimmunologicznym. Alergologia-Immunologia, 2007; 4: 64-69.
3. Łącka K., Maciejewski A.: Współczesne poglądy na temat etiopatogenezy autoimmunologicznego zapalenia tarczycy (choroby Hashimoto). Pol. Merk Lek., 2011; 30: 133-138.
4. Chin Lye Ch’ng, M. Keston Jones, Jeremy G. C. Kingham.: Celiac Disease and Autoimmune Thyroid Disease. Clin. Med. Res., 2007 Oct; 5(3): 184-192.
5. Gierach M., Gierach J., Skowrońska A. i współpr.: Hashimoto`s thyroiditis and carbohydrate metabolism disorders in patients hospitalised in the Departmentof Endocrinology and Diabetology of Ludwik Rydgier Collegium Medicum in Bydgoszcz between 2001 and 2010. Endokrynol Pol 2012; 63, 1: 14-17.
6. Ostrowska L.: Leczenie dietetyczne otyłości-wskazówki dla lekarzy praktyków. Forum Zab. Metabol., 2010; 1(1): 22-30.
7. Kawicka A., Regulska-Ilow B.: Metabolic disorders and nutritional status in autoimmune thyroid diseases. Postępy Hig. Med. Dośw., 2015 Jan 2; 69(0): 80-90.
8. Harris Ch.: Thyroid disease and diet-nutrition plays a part in maintaining thyroid health. Today`s Dietitian, 2012 (cytowany stycznia 2014). http://www.todaysdietitian.com.
9. Omeljaniuk W., Dziemianowicz M., Naliwajko S. i współpr.: Ocena sposobu żywienia pacjentek z chorobą Hashimoto.Bromat. Chem. Toksykol., 2011; 44(3): 428-433.
10. Mahan L.K et al: Krause’s Food & the Nutrition Care Process, Elsevier Saunders USA, 2012; 13th edition, Medical Nutrition Therapy for Thyroid and Related Disorders, 711-723.
11. Zieleniewski J.: Choroby tarczycy. w: Zarys endokrynologii klinicznej. red. Pawlikowski M. Wyd. PZWL, Warszawa, 1996; 68-103.
12. Hozyasz K., Słowik M.: Mleka inne niż ogólnodostępne krowie – argumenty za i przeciw. Prz. Gastroenterol. 2013; 8(2): 98–107.
13. Kolanowski W.: Długołańcuchowe wielonienasycone kwasy tłuszczowe omega-3 – znaczenie zdrowotne w obniżaniu ryzyka chorób. Bromat. Chem. Toksykol., 2007; 40(2): 229-237.
14. Jarosz M.(red.): Normy żywienia dla populacji polskiej-nowelizacja, Instytut Żywności i Żywienia, Warszawa.
15. Akçay M.N., Akçay G.: The presence of the antigliadin antibodies in autoimmune thyroid diseases. Hepatogastroenterology, 2003 Dec; 50 Suppl 2: cclxxix-cclxxx.
16. Miśkiewicz P., Kępczyńska-Nyk A., Bednarczuk T.: Coeliac disease in endocrine diseases of autoimmune origin. Pol. J. of Endocrinol., 2012; 63(3);
17. Stolińska H., Wolańska D.: Składniki pokarmowe istotne w niedoczynności tarczycy. Żyw. Czł. i Metabol., 2012; 39: 221-231.
18. Drutel A., Archambeaud F., Caron P.: Selenium and the thyroid gland: more good news for clinicians. Clin. Endocrinol., 2013; 78: 155-164.
19. Socha K., Dziemianowicz M., Omeljaniuk W. i współpr.: Nawyki żywieniowe a stężenie selenu w surowicy u pacjentów z chorobą Hashimoto. Probl. Hig. Epidemiol., 2012; 93(4): 824-827.
20. Borawska M., Markiewicz-Żukowska R., Dziemianowicz M. i współpr.: Wpływ nawyków żywieniowych i palenia papierosów na stężenie cynku w surowicy krwi kobiet z chorobą Hashimoto. Bromat. Chem. Toksykol.
21. Łącka L., Maciejewski A.: Udział witaminy D w etipatogenezie autoimmunologicznego zapalenia tarczycy. Pol. Merk. Lek., 2013; 34: 281-285.
22. Kivity S., Agmon-Levin N., Zisappl M. et al.: Vitamin D and autoimmune thyroid disease. Cellular&Molecular Immunology, 2011; 8: 243-257.
23. Bozkurt N.C., Karbek B., et al.: The association between severity of vitamin D defi ciency and Hashimoto`s thyroiditis. Endocr.Pract.. 2013; 19(3): 479-484.
24. Mehmet E., Aybike K., Ganýdagli S., et al.: Characteristics of anemia in subclinical and overt hypothyroid patients. Endocr. J., 2012; 59(3): 213-220.
25. Markiewicz-Żukowska., Naliwajko S., Bartosiuk E. i współpr.: Zawartość witamin w dietach kobiet z chorobą Hashimoto. Bromat. Chem. Toksykol., 2011; 44(3): 539-543.
26. Ruchała M., Szczepanek-Parulska E., Zybek A.: The infl uence of lactose intolerance and other gastro-intestinal tract disorders on L-thyroxine absorption. Endokrynol. Pol., 2012; 63(4): 318-323.
27. Liwanpo L..: Conditions and drugs interfering with thyroxine absorption. Best Pract Res Clin Endocrinol. Metab., 2009; 23(6): 781-792.
28. Fruzza AG, Demeterco-Berggren C., Jones KL.: Unawareness of the effects of soy intake on the management of congenital hypothyroidism. Pediatr, 2012 Sep; 130(3): e699-702.
29. Nathan S., Tonstad E. et al.: Vegan Diets and Hypothyroidism. Nutrients, 2013; 5: 4642-4652; doi:10.3390.
30. Wollny-Krekora K.: Niedoczynność tarczycy a otyłość. Forum Zab. Metabol., 2010; 1: 63-65.















